加齢に伴って、聴力に関係している有毛細胞やらせん神経節細胞の機能が低下したり、数が減少したりすることが原因で生じる疾患です。
65歳を過ぎるころから症状を自覚する方が増える傾向にあります。ただ症状は緩徐に進行することが多いため、周りの方に言われるまで難聴であることになかなか気づかない方も多いです。
最近は、難聴と認知症の関連性が注目されており、補聴器購入のための助成制度を行う自治体が増えてきています。この助成制度を利用するためには、自治体への書類の提出が必要となります。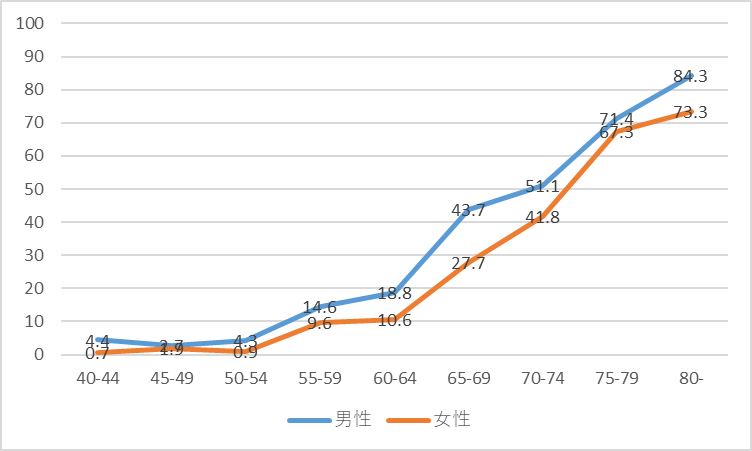
加齢性難聴の割合(65歳ころから有病率が上昇している、縦軸は有病率、横軸は年齢)
内田ら:日本老年病医学会誌 49,222-227,2012
加齢に伴い、聴力に関係している有毛細胞やらせん神経節細胞の機能が低下したり、数が減少したりすることが原因です。
有毛細胞の障害の場合は、通常の聴力検査で確認することが出来ます。
らせん神経節細胞の障害の場合は、語音明瞭度検査という検査で確認することが出来ます。
症状としては、相手の話が聞きにくい、講演会等で話している内容が分からない、テレビの音が大きいと家族に言われた、等さまざまです。
純音聴力検査(図1)、語音明瞭度検査(図2)が一般的です。
その他に、ABR検査、MRI検査などを追加することがあります。
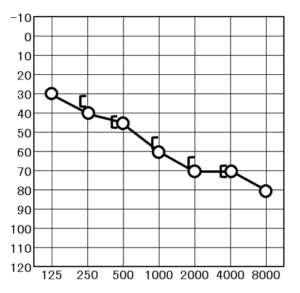
図1 純音聴力検査 <右耳>(20から上が正常で、数字が大きくなるほど聞こえが悪いという意味です)
この図は参考例で、特定の方の検査結果ではありません。
高齢の方では、このような形になる事が多いです。有毛細胞の障害の程度を反映しています。
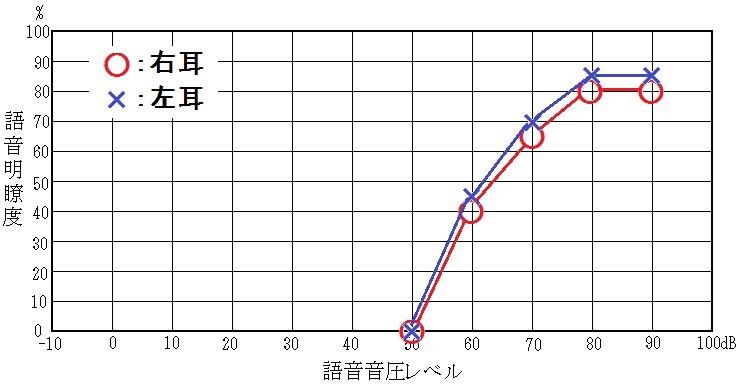
図2 語音明瞭度検査
グラフの横軸が音の大きさ、縦軸が上記テストの正解率を示しています。
グラフの右側かつ下の方に印が来ると、どんなに大きな音量になっても、聞き取れないという事になります。
らせん神経節細胞の障害の程度を反映しています。
この図も参考例で、特定の方の検査結果ではありません。
根本的な治療はありません。難聴の程度、日常生活での不自由さなどを踏まえて、補聴器の装用を検討することになります。
これまでは電池式の補聴器が主流でしたが、電池が小さく入れにくい等の不自由さがあったため、最近は充電式の補聴器も利用することが出来るようになってきました。
補聴器の種類には、耳穴式、耳掛け式、ポケット型といったものがあります。これらの補聴器を付けることが難しい場合は、骨導補聴器や軟骨伝導型補聴器といったものもあります。高度難聴の場合は人工内耳手術が適応になる場合があります。
予防手段と言えるものは無いのが現状です。
しかし、音を聞く頻度が減ると悪化しやすい傾向にありますので、なるべく人との会話を減らさないようにする、音楽等を聞くなどして、刺激を与えてあげるほうが、悪化の速度を緩められる可能性はあります。
また難聴があるからと、人との接触を避けるようになったり、外に出る機会が減ったりしてしまうと、認知機能が低下して認知症につながる可能性も言われています。