当センターの新制度の定員は3名で3年間または4年間の研修期間を予定しています(一次審査終了後で、今後、変更がある場合があります)。当センターの内科専攻医募集に当り、以下に専攻医の研修内容を記載しました。奮って内科専攻医に募集していただくようにお願いします。
健康長寿医療研修センター長(研修管理委員長) 荒木 厚
内科研修の目的は患者さんが持つ愁訴をもとに、全身を診ることにより疾患または障害の原因とその人にあった解決法を見出すことにあります。こうした訓練の積み重ねと技能の習得により、チーム医療の中で、創意工夫をしながら患者さんに最も合った治療を行えることをめざします。当センターの研修では毎週のCCや2週に1回のCPCなどを通して、深く考えることを重視しています。さらに学会発表や論文発表を通して、専門性を高めると同時に深い洞察をもって患者の全身を診ることを習得していきます。
当センターの内科は循環器内科、脳神経内科・脳卒中科、消化器・内視鏡内科、糖尿病・代謝・内分泌内科、膠原病・リウマチ科、血液内科、呼吸器内科、腎臓内科・透析科、感染症内科、高齢診療科・総合内科、緩和ケア内科に分かれています。すべての科の領域に指導医がおり、新内科専門医のみならずサブスペシャリティーの専門医をめざしてほしいと思っています。内科の醍醐味はサブスペシャリティーの専門の医療にあると思います。43人の内科指導医は「専門を究めることの楽しさ」を教えたいと思っており、皆さんが是非、門をたたいてくれることを期待しています。
当センターは日本老年医学会の老年病専門医の研修施設です。ここ数年間で日本の老年医学は独自の専門分野として急速な発展を遂げてきています。老年医学におけるフレイル、サルコぺニア、高齢者の栄養、ポリファーマシー対策、高齢者総合機能評価(CGA)、地域包括ケア、在宅医療、非がんの緩和ケアなどはこれからの医療に必要不可欠な診療分野です。当センターではこれらのすべての高齢者医療研修が可能です。また、当センターは、これまで高齢者糖尿病や高齢者心不全などのガイドラインの作成にも関わってきており、最新の老年医学を学ぶことができます。
新制度の3年間の研修は当センター2年、連携施設1年です。
| 連携施設 |
東京大学医学部附属病院,千葉大学医学部附属病院,東京女子医科大学病院,東京医科大学病院,杏林大学医学部付属病院,豊島病院,多摩総合医療センター,大塚病院,練馬総合病院,青梅市立総合病院,多摩北部医療センター,東京逓信病院,板橋中央総合病院,江戸川病院, 横浜労災病院, 国立病院機構東京病院、NTT東日本関東病院、静岡てんかん・神経医療センター、東北医科薬科大学病院、帝京大学ちば総合医療センター、北里大学病院、静岡市立静岡病院、JCHO東京山手メディカルセンター、三楽病院、日立総合病院、同愛記念病院、島田市立総合医療センター、東埼玉病院、さいたま赤十字病院、関東中央病院、国立長寿医療研究センター、虎の門病院 |
|---|---|
| 特別連携施設 | 小豆沢病院、板橋区役所前診療所、つくしんぼ診療所 |
モデルプログラム(モデル1、モデル2)はあるものの、初期研修での経験数と専攻医の希望によって柔軟に研修スケジュールを組んで行きます。できるだけ、早くサブスペシャリティーの研修もできるように調整できたらと思います。
専門医の取得はあくまで経過にしかすぎないので、必ず3年間で取得するというのでなく、その人のペースで行っていいと考えています。研修年数の延長も行います。
| 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1年目 | 内科研修 (循環器内科) |
内科研修 (総合内科で 高齢者医療研修) |
内科研修 (経験が少ない科の研修) |
内科研修 (循環器内科) |
||||||||
| 2年目 | 連携施設Aにおける内科研修 (循環器内科を含む) |
|||||||||||
| 3年目 | 内科研修 (循環器内科) |
|||||||||||
| 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1年目 | 内科研修 (総合内科) |
内科研修 (糖尿病・代謝・内分泌内科) |
内科研修 (消化器内科) |
内科研修 (循環器内科) |
||||||||
| 2年目 | 連携施設Bで 内科研修 (経験が少ない科の研修) |
特別連携施設Cで 内科研修 (在宅医療) |
||||||||||
| 3年目 | 内科研修 (神経内科) |
内科研修 (緩和ケア内科) |
内科研修 (感染症内科) |
内科研修 (総合内科) |
||||||||
3年間の研修を修了後、常勤医となってさらに一緒に働いてくれることを期待しています。
東京大学、東京医科歯科大学、杏林大学、東京医科大学などの大学院(博士課程)への進学も紹介できます。
一部の大学では社会人大学院として当センターで働きながら、学位取得をめざしますことも可能です。
3年間の研修で英語論文を発表するなどの優秀な業績を修めた場合は、常勤医になった後に海外での留学を3か月間~2年間を認めます(定員があります)。海外留学後は一定期間当センターでの勤務をすることになります。
新専門医制度となり、内科専攻医の研修は内科の専門医を取得するためには、
「総合内科」、「消化器」、「循環器」、「内分泌」、「代謝」、「腎臓」、「呼吸器」、「血液」、「神経」、「アレルギー」、「膠原病および類縁疾患」、「感染症」、ならびに「救急」の領域の70疾患群、200症例以上の経験をめざします。また、29症例の病歴要約を作成することが必要です。
当センターにおける内科専攻医の研修では、緩和ケア内科を含めると内科は12科に分かれており、内科各領域のすべてに指導医がおり、幅広い研修をサポートできる体制になっています。
Subspecialityの専門医の取得をめざす先生にも、内科専攻医1年目から豊富な症例の経験を積み、かつ高度な技能を獲得することができるようになっています。
即ち、1年目からSubspecialityの科に所属して、内科研修とSubspecialityの研修を行うことも可能です。
下記に内科各科の特徴を熱いメッセージとともに記載しましたので、ご参照ください。
1.循環器内科 2.脳神経内科・脳卒中科 3.糖尿病・代謝・内分泌内科 4.消化器・内視鏡内科 5.呼吸器内科 6.腎臓内科・透析科 7.膠原病・リウマチ科 8.血液内科 9.化学療法科 10.感染症内科 11.緩和ケア内科 12.総合内科・高齢診療科
ハートチーム(循環器内科、心臓外科、麻酔科、ME、看護師、臨床検査技師など)
総合内科専門医、循環器専門医、老年病専門医、心血管インターベンション治療学会専門医、不整脈専門医、高血圧専門医、超音波専門医
指導体制は2人ないしは3人のグループで診療にあたります。
症例:虚血性心疾患(狭心症、心筋梗塞)、心不全(虚血性、拡張型心筋症、肥大型心筋症、弁膜症その他)、不整脈(洞不全症候群、完全房室ブロック、心房細動、上室性頻拍、心房粗動その他)、大動脈解離、肺塞栓、治療抵抗性高血圧、起立性および食後性低血圧
技能:中心静脈カテーテル挿入、気管内挿管、心肺蘇生
心エコー図、経食道心エコー図、心臓カテーテル検査、経皮的冠動脈形成術、ペースメーカー植込み術
帝京大学・日本大学と半年に一度研究会を行っています。
循環器内科診療を中心とした、高齢者に対する全人的な医療を志し、臨床および研究に頑張ってくださる先生方をお待ちしております。多くの症例を経験し、知識と技能の向上を目指すことができます。学会発表も経験できます。

循環器内科専攻医研修を終えて(病棟にて)
1. 研修の特徴
2. 取得できる資格
日本神経学会専門医、日本認知症学会専門医、日本脳卒中学会専門医、日本臨床神経生理学会専門医、日本内科学会総合内科専門医
3. 指導医の名前、資格と指導体制
2~3人のグループで診療を行っています。
4. 内科専門医を取得するために経験できる症例や技能
5. サブスペシャリティーの専門医を取得するために経験できる症例や技能

6.他の病院との連携
東京大学医学部附属病院、国立国際医療研究センター、虎の門病院、国立精神神経医療研究センター、帝京大学医学部附属病院等と、合同カンファランスを含む積極的な連携を行っています。

7.メッセージ
急性から慢性疾患まで診ることが出来、最初から最後まで患者に寄り添える神経内科医を育成します。神経学的所見の取り方は研修医でも専門医と同等レベルに取得できるように指導します。患者死亡時剖検による最終診断をすることで最後の貢献をし、死後脳リソースを構築して疾患の根治療法を目指す、未来志向プロジェクトに貴方も参加しませんか?

2. 取得できる資格
日本内科学会内科専門医、日本糖尿病学会糖尿病専門医、日本内分泌学会専内分泌代謝科(内科)専門医、日本老年医学会老年科専門医、日本病態栄養学会専門医
3. 指導医の名前、資格と指導体制
常勤医のスタッフは7人で糖尿病専門医6人、内分泌専門医3人、老年病専門医4人です。チーム制であり、指導医とペアを組んで、または初期研修医を加え3人体制で診療にあたります。

4. 内科専門医を取得するために経験できる症例や技能
2 型糖尿病、1 型糖尿病、肥満症、低血糖、脂質異常症、メタボリック症候群、認知症、フレイル、骨粗鬆症、各種内分泌疾患(下記)、CGA(高齢者総合機能評価)、 栄養管理、ポリファーマシー対策など
5. Subspecialityの専門医を取得するために経験できる症例や技能
上記の他、高浸透圧高血糖状態、糖尿病性ケトアシドーシス、甲状腺機能亢進症・低下症、副腎皮質機能低下症、原発性アルドステロン症、副腎腫瘍、下垂体機能低下症、尿崩症、CGM(持続グルコースモニタリング)、CSII(インスリンポンプ療法)、糖尿病教室講師、甲状腺穿刺吸引細胞診など

6. 他の病院との連携
都立大塚病院では妊娠糖尿病の研修が3か月間~6カ月間できる。

7.メッセージ
当科では高齢者糖尿病を中心に最先端の知識・技能を習得できます。また非常にバラエティに富んだ症例を経験することで、高齢者の全身を診ることができる医師になれます。臨床研究も非常に盛んです。高齢者の糖尿病、内分泌代謝疾患、フレイルの診療に関するエビデンスを構築し、発信している全国でも有数の施設です。私たちと一緒に勉強し、高齢者医療の新たな1ページをつくりませんか?意欲のある先生方の応募をお待ちしています。

内視鏡学会専門医 消化器病学会専門医、肝臓学会専門医
ジュニアレジデントは指導医とペアで診療、シニアレジデントは1人持ちで診療
4. 内科専門医を取得するために経験できる症例や技能
内視鏡画像や腹部エコー・腹部CT画像の読影のトレーニングを行うことができる。慢性肝炎や炎症性腸疾患、各種消化器癌のガイドラインに沿った治療を理解できる。
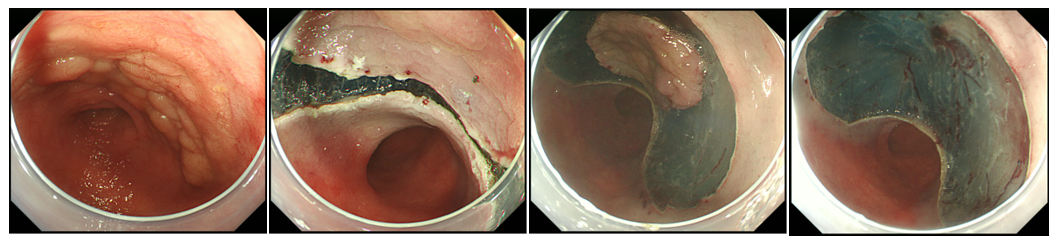
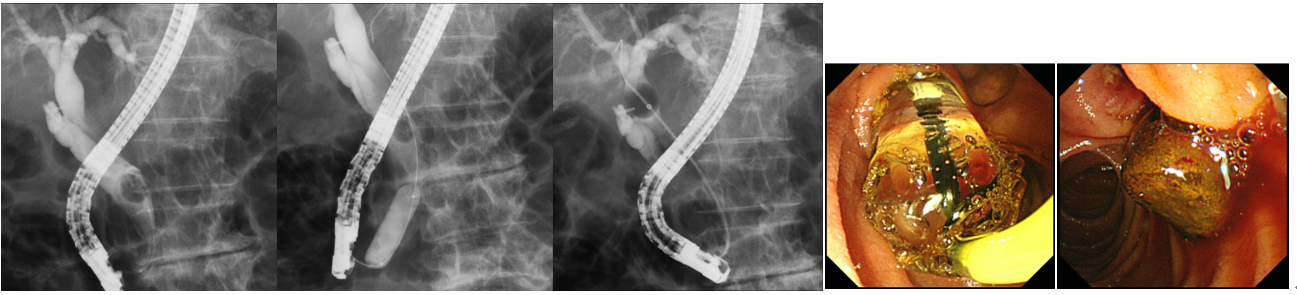
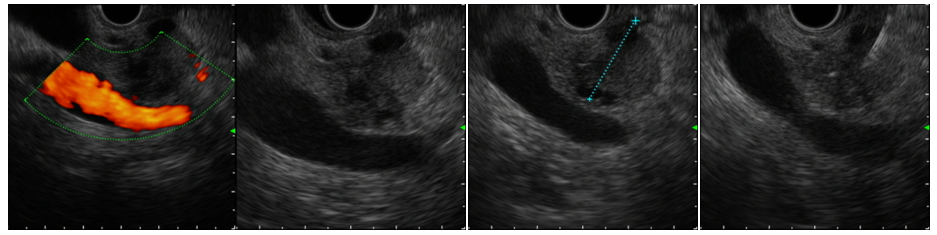
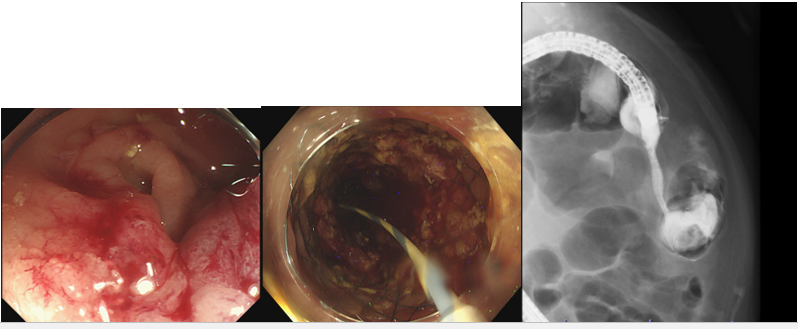
消化管・胆膵の内視鏡診療だけでなく、東京大学・日本大学・帝京大学との連携のうえで肝臓診療も含めて指導できるよう体制を強化しており、シニアレジデントは即戦力として早期より検査・治療に参加して頂く。
当科は、国内にのみならず、海外での学会発表も積極的に行っております。
また、教育システムにおいて東京大学や日本大学との連携があるため、その後の大学院進学なども選択可能です。内視鏡症例も豊富であり、学術的にも満足できる研修になると思います。

1. 研修の特徴
2. 取得できる資格
新専門医制度に準拠した研修を用意しています。基本領域である内科専門医の取得とともに、日本呼吸器学会呼吸器病専門医、日本アレルギー学会アレルギー専門医、日本がん治療認定医機構がん治療認定医、日本呼吸器内視鏡学会気管支鏡専門医、日本老年医学会老年科専門医、等の取得が可能です。
3. 指導医の名前、資格と指導体制
豊富な経験をもつ常勤医師が主治医となり、その指導のもと、担当医として患者のマネージメント全般を担当して頂きます。週1回の症例カンファランスのほか、週1回の呼吸器外科、放射線治療科、病理診断科との合同カンファランス、月1回の呼吸器キャンサーボードでは、毎回、実践的かつ教育的な議論を行っています。週1回、それぞれ興味をもった文献を紹介する抄読会も行っています。
4. 内科専門医を取得するために経験できる症例や技能
日本内科学会の研修カリキュラム記載の知識・技能(呼吸器)はすべて経験可能です。
5. Subspecialtyの専門医を取得するために経験できる症例や技能
6. 他の病院との連携
呼吸器専門医(新専門医制度)を目指す方のための専門研修プログラムとして、下記基幹施設のプログラムにおける連携施設となっています(2024年5月現在)。当院は今のところ、基幹施設としての届け出を行っておりませんので、いずれかのプログラムに参加していただき、当院での研修希望をお伝えください。
7. メッセージ
当院では若年者から超高齢者までの幅広い年齢層の患者を経験できます。専攻医の先生には、単に知識や技能の習得を目標とすることなく、患者さんやご家族に寄り添い、患者さんの身体・精神機能や生活機能、社会背景にまで配慮できるような医師に成長することを目標としてほしいと考えています。
当科の特徴的な取り組みを紹介します。
【特徴1】 高齢者にもやさしい、精度の高い気管支鏡検査
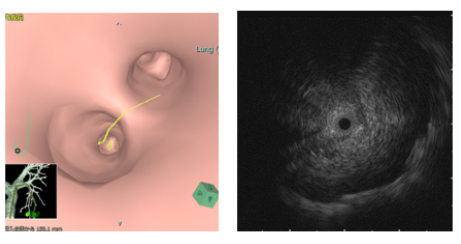
当院は日本呼吸器内視鏡学会の認定施設で、当院での経験は将来の気管支鏡専門医取得に直接役立ちます。当院では、肺末梢病変に対する経気管支生検(transbronchial biopsy: TBB)をほぼ全例EBUS-GS(ガイドシース併用気管支腔内超音波断層法)を併用して行っています。事前に撮影したthin slice CTの画像をもとに、術者が自分で仮想気管支鏡画像を作成(Synapse VincentもしくはZiostation)し、それをもとに標的気管支を5-6次分岐まで正確に読み込んでおきます。気管支ファイバーも、選択的に末梢気管支に楔入できる細径気管支鏡(OLYMPUS BF- P290)を用い、症例によっては極細径気管支鏡(OLYMPUS BF-MP290F)によるEBUS-UT法で生検を行うこともあります。仮想気管支鏡画像をリアルタイムに確認しながら、EBUSでwithinを確認し、正確に標的病変から生検します。これだけでもきわめて診断精度が高いのですが、当院ではさらにROSE (rapid on site evaluation)を行い、得た検体の妥当性を1検体1検体確認しながら、正確で必要、かつ十分な検体を確保することに努めています。また、このROSEでは、病理診断科と共同で開発した「改変Ultrafast Papanicolau染色」を用い、迅速、かつ高い診断精度を得ています(石橋昌幸, ほか. 呼吸臨床 2020: 4(4); e00100.)。上記の手法が、80歳以上の高齢者においても、検査時間を延長することなく診断精度を高めることができることを報告しています(石橋昌幸, ほか. 気管支学 42(6); 483-489, 2020.)。
【特徴2】 高齢者の肺癌診療に、高齢者機能評価を積極的に活用
2018年の人口動態統計によると、全がん種の中で、肺癌は死因の第1位です。そのうち96.6%が65歳以上の高齢者で占められています。つまり、肺癌は高齢者の疾患です。しかし、多くの臨床試験は高齢者を対象としておらず、これらの結果を高齢者に外挿して判断することには問題があります。また、高齢者の脆弱性にもフォーカスした臨床試験は非常に限られているのが現状です。
高齢者機能評価(Geriatric Assessment; GA)は、PS (performance status)ではわからない高齢がん患者さんの問題点に気づくきっかけになり、治療方針の決定や重篤な有害事象の予測、予後の予測にも有用であることが多数報告されています。
これまでのevidenceをうけ、2018年にASCO (American Society of Clinical Oncology)は、
Practical Assessment and Management of Vulnerabilities in Older Patients Receiving Chemotherapy (Mohile SG, et al. J Clin Oncol. 2018; 36(22): 2326-47.)を公開し、化学療法を予定している高齢者に対するGAの利用を
In patients age 65 and older receiving chemotherapy, geriatric assessment (GA)--the evaluation of functional status, physical performance and falls, comorbid medical conditions, depression, social activity/support, nutritional status, and cognition--should be used to identify vulnerabilities or geriatric impairments that are not routinely captured in oncology assessments (Type: Evidence-based, benefits outweigh harms; Evidence quality: high; Strength of recommendation: strong).
と強く推奨しています。
当科では、肺癌治療にのぞむ高齢者の原則全例にGAを行っています。その結果を、患者さん・ご家族にお伝えし、患者さんの価値観にも配慮しながら、治療方針の決定、意思決定支援に役立てています。さらに、GAの結果をもとに、がん治療を行う患者さんの生活機能を支えるための老年医学的介入を同時に提案し、高齢者総合的機能評価(Comprehensive Geriatric Assessment; CGA)としての有益性を担保するようにしています。
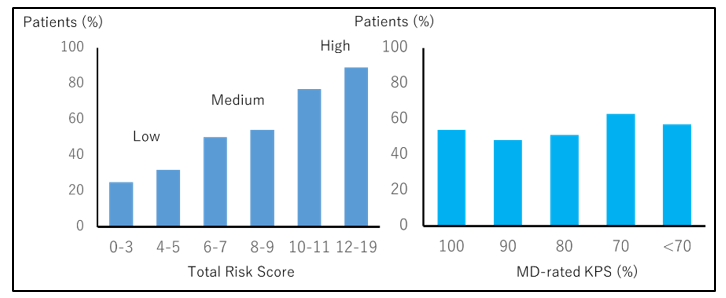
CARG (Cancer and Aging Research Group)による、高齢者のための化学療法毒性予測ツールは、Grade3以上の有害事象を予測する上で有効である。
Hurria A, et al: J Clin Oncol 29: 3457-3465, 2011.より引用
当科で専門研修を行った先生からのコメント

2. 取得できる資格
日本腎臓学会専門医、日本透析医学会専門医、日本内科学会認定医・総合内科専門医、日本老年医学会専門医
3. 指導医の名前、資格と指導体制
指導医のもとに担当医として診療に当たりますが、新患カンファレンス、多職種病棟カンファレンス(週1回)、透析カンファレンス(週1回)、病理カンファレンス(月1回)を通して診療科として治療方針を決めています。
4. 内科専門医を取得するために経験できる症例や技能
腎疾患(一次性腎疾患、全身性疾患の腎障害、保存期腎不全、急性血液浄化、維持透析など)を経験することで腎臓内科領域の診療能力向上を図ることを目標とします。症例の学会報告のみならず臨床研究についてもサポートします。病棟診療・透析診療(急性血液浄化・慢性血液および腹膜透析導入・維持透析)を通じ腎生検、バスキュラーアクセスカテーテル挿入、シャント造設術など技術の習得もできます。
5. Subspecialityの専門医を取得するために経験できる症例や技能
多くの腎疾患患者の診療を通じて腎臓内科・血液透析科の専門研修を継続し専門医を取得します。また当センターは高齢者の健康増進、健康長寿の実現を目指し、超高齢化モデルの創造の一翼を担っております。老年腎臓学のパイオニアとしてレベルの高いスキルの習得し、また研究活動についても推奨しています。
6. 他の病院との連携
小児期疾患や腎移植など習得のために連携施設での研修が可能です。
7.メッセージ
興味のある方は、ぜひ一度見学にいらしてください。
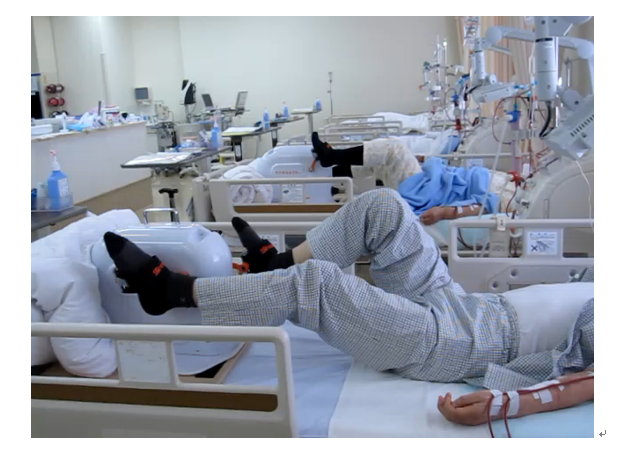
透析センターの案内
透析センターは病院3階にあります。入って奥が血液透析スペース(左写真)です。右手が待合室、右奥に腹膜透析外来スペースがあります。血液透析はOHDFシステムを備えています。また各種血液浄化療法が可能です。ベッド間にスペースがありSocial distanceがはかれています。また陰圧個室もあり感染症対策が可能です。

透析中にエルゴメータを使用しての運動療法をおこなうことでフレイル防止を行っています。
1. 研修の特徴
2. 取得できる資格
日本リウマチ学会専門医/指導医、日本内科学会認定医、総合内科専門医
3. 指導医の名前、資格と指導体制
指導体制:初期研修医、専攻医ともに常勤医と主治医チームを作り、入院診療や他科コンサルテーションを経験できます。
4.内科専門医を取得するために経験できる症例や技能
5. Subspecialityの専門医を取得するために経験できる症例や技能
上記に加えて、稀少なリウマチ・膠原病疾患についても対応しています。
また、触診、関節エコーや画像検査を用いた関節炎の鑑別診断や、様々な障害臓器の病理所見も学ぶことができます。
6. 他の病院との連携
東京大学医学部附属病院アレルギー・リウマチ内科と連携した研修プログラムを行っています。他に、東京医科大学病院、杏林大学医学部附属病院、帝京大学ちば総合医療センターなどの大学病院との連携についても相談可能です。
7.メッセージ
当院は、市中病院ですが研究所が併設されており、大学病院と市中病院の長所を併せ持っています。経験できる症例も多彩で、膠原病リウマチ領域の全般的な専門診療に加え、高齢者における膠原病リウマチ領域の診療の経験を蓄積されますので、高齢化社会において貴重なスキルを学ぶことができると思います。全身性疾患を対象とするため、他科との連携が重要となりますが、当院では連携が密であるため、幅広い経験を積むことが出来ます。また、診療と同時に、症例報告や臨床研究での学会発表の機会も設けています。
希望に応じて専攻医1年目から膠原病の専門研修が可能です。また、希望の内科をローテーションすることもできます。大学病院との連携も密に行っており、多彩な研修の場を提供できると思います。
当院での研修により臨床医としての実力を高めることが最優先ですが、専門医の道に進んだときに研究にも興味をもっていただけるような研修を目指しています。
1. 研修の特徴
2. 取得できる資格
日本血液学会認定血液専門医、 日本造血細胞移植学会認定医、日本輸血・細胞治療学会認定医、
日本内科学会認定医・総合内科専門医
3. 指導医の名前、資格と指導体制
基本は主治医制であるが、グループ診療も導入している
4. 内科専門医を取得するために経験できる症例や技能
骨髄異形成症候群 白血病 悪性リンパ腫 多発性骨髄腫等の診断から新規薬剤を含めた化学療法、さらに感染症や輸血療法など副作用合併症のマネージメント また自家末梢血幹細胞移植も経験ができる 全国/地方会学会の発表
5. Subspecialityの専門医を取得するために経験できる症例や技能
日本造血細胞移植学会認定医を 取得するために必要な移植症例採取症例を十分に経験することができる。
日本輸血・細胞治療学会認定医 を取得するための症例経験とトレーニング
臨床研究を積極的に行っており、研究の立案と実行を習得できる
6. 他の病院との連携
順天堂大学練馬病院と定期的回診 東京医大にて学位取得をサポート
7.メッセージ
高齢者造血細胞移植をリードしている病院として、治らない病気を治すことができる、唯一内科医で施行できる移植医療を積極的に施行しています。
日本内科学会認定医・総合内科専門医・指導医、日本血液学会認定・血液専門医・指導医、日本がん治療認定医機構認定・がん治療認定医、日本老年医学会認定・老年病専門医・指導医(ローテーション要)
グループ診療です。
新患チエックイン・チェックアウトカンファレンス毎週1回、病棟カンファレンス毎週2回、ベーシックカンファレンス毎週1回
悪性リンパ腫の病理診断をがん研究会有明病院の悪性リンパ腫を専門とする病理グループに依頼しており、詳細な診断のもと診療を行っている。共同研究も可能であり博士号取得も相談に応じます。
外来化学療法に力を入れて造血器悪性腫瘍を治療しています。悪性リンパ腫は症例も多くCAR-T細胞療法などの近未来的な医療の出現も目前です。まずは見学にお越しください。あなたの希望を聞かせてください。
感染症専門医
内科一般入院症例(高齢者の食欲不振、体重減少、めまい、電解質異常など)
細菌感染症(肺炎、尿路感染症、皮膚軟部組織感染症など)、髄膜炎、感染性心内膜炎、結核、不明熱など
感染防止対策地域連携加算に関連した病院との定期的なカンファレンス
感染症診療を行うには、幅広い知識と患者さんの全身をみることが求められます。
総合診療的視点を持った専攻医の方々と一緒に働けることを楽しみにしております。
日本緩和医療学会 緩和医療認定医、緩和医療専門医、指導医
緩和ケア内科は13領域には属していませんが、がん診療を行うどの科でも必要となる苦痛を和らげるための知識や技術、態度を身につけることができます。それらは内科専門医を目指す先生にとって欠くことのできない経験や知識となるものと考えます。
緩和ケア病棟、緩和ケアチーム、緩和ケア外来を通して、緩和ケアに関する2年間の研修を行うことで、緩和医療専門医の受験資格要件が満たされます。総合内科専門医の取得に必要な緩和ケア症例を経験できます。
希望する在宅支援診療所や緩和ケア病棟での実習が可能です。
内科専門医を目指す先生にとっては基本的な緩和ケアを身に付けるための、また緩和医療専門医を目指す先生にとっても十分な経験や知識を積む機会となるようにお手伝いをさせていただきます。
日本内科学会総合内科専門医、日本老年医学会専門医
病棟の受け持ち患者は2人主治医制としています。
感染症一般、嚥下機能障害、気管支喘息、心不全、脱水症、電解質異常、転移性腫瘍、不明熱、体重減少、摂食障害など。
中心静脈カテーテルの挿入も行っていただきます。
東京大学医学部付属病院老年病科
当センター研究所との合同研究
連携病院との勉強会
近隣の診療所における訪問診療の研修
高齢者が急増する中、ご自分の Subspeciality に関わらず、高齢者の特有の老年症候群やポリファーマシー対策、フレイル予防対策を知ることは重要です。高齢者においては、疾患の治療を行うだけで快適な生活に戻れるとは限りらず、加齢に伴い認知機能や生活機能が低下するため、劣悪な環境の中で生活されていることも少なくありません。また、介護負担が大きくなっているご家族にも目を向ける必要があります。現在の高齢化社会の実情、そして高齢者をとりまく地域包括ケアシステム、介護資源について熟知しておかなければなりません。高齢診療科では、疾患の治療だけでなく、退院後の療養生活がより快適になることを目指して診療をおこなっています。当院研修中に、当科で短期間でも学んでいただくことは、今後の医師としての人生に必ず役に立つと思います。1か月の研修からお受けしますので是非ご検討下さい。

病院見学について
病院見学は、平日でしたら随時承ります。ただし、診療科の都合等により、ご希望に添えない場合もありますので、あらかじめご了承ください。
お申し込みはメールにて、必ず件名を「病院見学希望」としてください。
申込書に必要事項をご記入の上、総務課人事係:臨床研修事務担当(jinjik@tmghig.jp)へお申込みください。
診療科により、対応可能な日時が異なりますので、必ず見学対応基準表をご確認ください。
なお、当日は白衣と聴診器をご持参のうえ、お越しください。
当センターへのお越しを心よりお待ちしております。
お申込先/東京都健康長寿医療センター 総務課人事係 臨床研修事務担当
| 電話でのお問い合わせ | 03-3964-1141(代表) |
|---|---|
| メールでのお問い合わせ |  |
[東京都健康長寿医療センター 総務課人事係臨床研修事務担当]
電話:03-3964-1141
・FJGES