細菌やウイルスなど人体にとって危険な異物が体に侵入したときにこれを撃退する仕組みを免疫反応といいます。この免疫反応が通常は人体に無害な物質やごく微量の異物に対して過剰に反応してしまい、逆に自分の身体を傷害する病態をアレルギーといいます。また、本来は異物ではない自分自身の体の構成細胞や成分に対してアレルギー反応(自己免疫疾患)が生じることもあります。アレルギー反応はこれを引き起こす物質や異物(抗原やアレルゲンと称されます)と、対応する人体の免疫防御成分や細胞(IgE抗体やTリンパ球など)の反応様式によって大きく4つの型に分類され、発症する代表的な疾患も明らかとなっています(表1)。
ちなみに、一般的によく知られているアトピー性のアレルギーとは、IgE抗体が関係するⅠ型アレルギー反応やこれが発生しやすい体質を意味します。
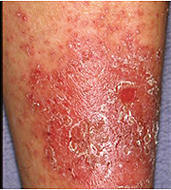
皮膚炎という学術用語には皮膚に炎症(腫脹、発赤、熱感、疼痛・痒みなど)が生じている病態を広く意味する場合(広義の皮膚炎)と、皮膚の炎症反応の1つの様式である湿疹反応(臨床的に痒みを伴った紅斑、丘疹/結節、湿潤、苔癬化などが種々の程度で混在する病態)に限定してこれを意味する場合(狭義の皮膚炎=湿疹皮膚炎、例:アトピー性皮膚炎)とがあります。通常、アレルギー性皮膚炎はアレルギー性炎症によって発症する狭義の湿疹皮膚炎を意味し、その代表的疾患として接触皮膚炎(いわゆる"かぶれ"、Ⅳ型アレルギーが関与;図1)やアトピー性皮膚炎(Ⅰ型とⅣ型アレルギーが関与する;図2a,b)が知られています。
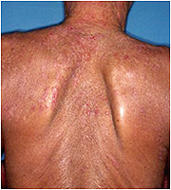
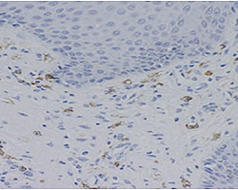
一方、広義の皮膚炎の臨床症状を呈するアレルギー性炎症はアレルギー性皮膚疾患と総称され、蕁麻疹(皮膚の限局性浮腫である膨疹が多発する;図3)や薬疹(薬によるアレルギー性の発疹;図4)がその代表として知られています。
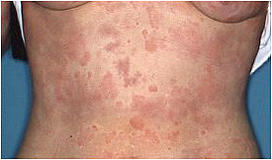
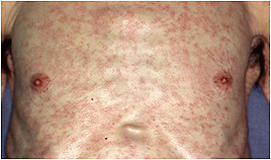
アレルギー性の皮膚炎や皮膚疾患の診断で特に大切なのは視診と問診です。皮膚は容易にその状態を観察出来る臓器なので、視診による皮膚症状の形態的特徴の観察と問診による原因の推定が重要となります。例えば腰や膝などに境界明瞭な長方形の湿疹皮膚炎があり、湿布薬を使用したことを患者さんから聞き出せば湿布薬成分による接触皮膚炎(図1)であることが容易に診断出来ます。また、家族や本人に喘息やアレルギー性鼻炎を患った経験があり、体の広い範囲に慢性の湿疹皮膚炎があればアトピー性皮膚炎(図2a,b)が強く疑われます(アトピー性皮膚炎は小児や成人だけでなく高齢者でも発症します。)
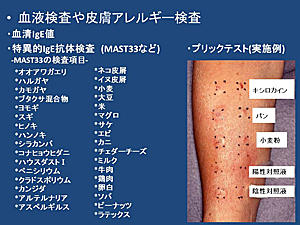
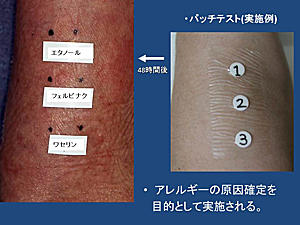
アレルギーの原因や悪化因子の特定には、貼付(パッチ)テスト、プリックテスト、特異的IgE抗体検査、リンパ球幼若化試験、皮膚生検といった各種検査(表2)も有用です。
アレルギー性皮膚炎・皮膚疾患の治療を行う上で最も大切なことは発症原因(抗原やアレルゲン)の特定とその除去や排除(例えばかぶれる湿布薬は使わない、薬疹を誘発する薬剤は内服・注射しないなど)に努めることです。
しかしながら、原因を確定出来ないこともまれではなく(前述の各種検査でも原因を特定出来ないことがあります)、また、原因がわかってもこれを日常生活から完全に取り除くことが困難な場合(例えばアトピー性皮膚炎の代表的アレルゲンであるチリダニ排除)も少なくありません。そのため、アレルギー性炎症を軽減させるための治療法(対症療法)が主体となる場合もあります。代表的な対症療法はステロイド外用薬の塗布と抗ヒスタミン・抗アレルギー薬の内服です。また、生活指導やスキンケア指導を行うことでも症状の改善が期待できます。さらに近年では生物学的製剤の皮下注射やヤヌスキナーゼ(JAK)阻害薬の内服がアトピー性皮膚炎や結節性痒疹あるいは蕁麻疹などの疾患に対して奏効することが明らかとなり、これら薬剤が保険適応となっているのでアレルギー性皮膚疾患の治療は新しい時代を迎えていると言えます。