| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 | 中島・小髙 |
中島 | 中島・小髙 |
中島 | 中島・小髙 |
| 午後 | 緩和ケア病棟入院相談 |
緩和ケア病棟入院相談 |
緩和ケア病棟入院相談 |
当センター緩和ケア内科では、主に2つの形で緩和ケアを提供しています。
ひとつは外来通院での緩和ケア、もうひとつは入院での緩和ケアです。(緩和ケアという言葉は今日とても広い意味を持って使われています。ここではひと先づ、病や老いによるさまざまな苦痛を和らげる取り組みとお考え下さい。地域との連携もご参照下さい。)
まとめると下の図のようになります。
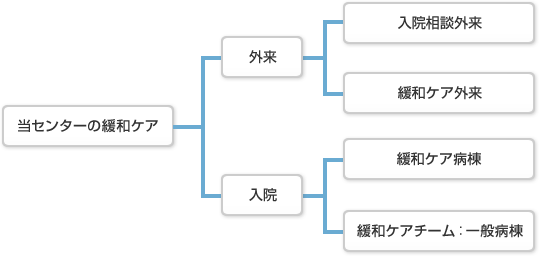
図1 東京都健康長寿医療センターの緩和ケア
当センターの緩和ケア病棟へご入院を希望されている方が入院相談のためにいらっしゃる外来です。受診されるのはご本人とご家族、もしくはご家族だけでの相談も承っております。当センター以外の医療機関にご入院または通院、在宅療養中の方は在宅医療・福祉相談係を通して相談日を予約して下さい。当センターに入院・通院中の方は主治医の先生や担当の看護師と入院相談外来の受診をご相談下さい。緩和ケアチームが既に病室へお伺いしている方については、緩和ケアチームを通しても緩和ケア病棟の入院相談を承っております。
入院相談外来ではご病気の状態やこれからの見通しについてお話を伺いながら、緩和ケア病棟への入院について説明させて頂いています。また、望まれる過ごし方について、どのようにしたらそれが叶うのか相談させて頂きます。入院は未だ必要ないけれど、今あるこの痛みを通院しながら和らげて欲しいとか、だんだん身体が弱っていくけれどこれからどうしたらいいのか折にふれて相談したい、そんな方のために開いているのが緩和ケア外来です。
✳流れ図
詳しくは、緩和ケア病棟のご紹介をご覧ください。
直ぐのご入院を希望される方と、未だしばらく入院は希望しない方とふた通りに分かれます。入棟審査で入院審査基準を満たしていると審査された方は入院待機リストへ登録されます。
入院待機リストには40〜50名ほどの方が登録されています。そのうち急いで入院したいとご本人やご家族が望んでおられたり、その必要があると審査会で判断される方は常時3〜5名ほどいらっしゃいます。週2回定期的に開いている入棟審査会では、入院の審査と合わせて、その週の病床の状況を鑑みながら次に入院をご案内する方、またその次にご案内する方をどなたにするかを相談し、入院のご案内をするようにしています。必ずしも申し込まれた順序でご案内している訳ではありません、緊急度や優先度を包括的に判断して決めています。そのため公平性などを欠くことが無いよう、入棟審査会は、医師、看護師、ソーシャルワーカー、臨床心理士など、多職種の複数メンバーの参加で行っています。
緩和ケア病棟はほぼ満床に近い状態で運営しておりますので、ベットが空き次第の入院のご案内となります。入院予約は出来ず、入院のご案内も前日の急な連絡となる場合が殆どです。
直ぐにご入院を希望されない方については、ご入院がそろそろ必要となったとところで連絡を頂いたり、緩和ケア外来を受診して頂いたりしています。そこで現在の状態をお伺いし、入棟審査会で入院日について検討致します。待機リストにご登録された方については、ご病状や気がかりについてお伺いするために、必要に応じてご連絡させていただきます。
入院待機リストに登録されている方が気がかりにされるのは急にご病状が変化した時です。ご病状の変化ががんによるものなのか、また別に肺炎や尿路感染症を起こしていたり、他のご病気であったりする場合もあります。どのような病でも苦痛は和らげたいと思いますが、それに適した治療やケアの方法、場所があります。
当センターにかかりつけの方は、かかりつけの診療科か緩和ケア担当のソーシャルワーカーに先ずご連絡下さい。夜間や休日は当センターの救急外来へお問い合わせ下さい。診断や治療をお受けになり、緩和ケア病棟への入院が必要な時は入院調整を致します。
当センター以外の紹介元の病院へ通院なさっている方や訪問看護・訪問診療をお受けになっている方は、紹介元の病院や訪問看護ステーション、クリニックと連絡をお取り下さい。緩和ケア病棟入院待機リストへ登録されていても、直ぐに緩和ケア病棟へ直接ご入院できるというのではありません。通院中の病院で緩和ケア病棟への入院や転院が必要と判断された場合には、当センター緩和ケア病棟への入院調整を致します。
緩和ケア外来では外来に定期的に通院していただきながら、痛みや呼吸困難などの苦痛を和らげたり、これからの過ごし方について相談したりしています。
緩和ケア外来の特長のひとつは、抗がん治療中の方もがん以外の方も受診できることです。痛みを和らげながら抗がん剤治療や放射線療法に臨みたい、抗がん剤の副作用を治療科のスタッフと相談しながら和らげ、抗がん剤治療のサポートをするのも緩和ケア外来の働きです。また、変化するご病状や体の状態に合わせて、これからの見通しや希望、過ごし方についても相談しています。
緩和ケア病棟に入院しての緩和ケアは、いわゆるがん(悪性新生物・腫瘍、肉腫、血液がん)の方を対象としています(後天性免疫不全の方はご相談下さい)。現時点では、さまざまな苦痛に困られていたとしても、がん以外のご病気の方は緩和ケア病棟へ入院できません。また原則としては、がんを治癒させるための治療(手術や抗がん剤、放射線治療など)を終えているか治療を望んでおられない方で、がんによる何らかの苦痛がおありの方となります。
がんの診断と病状の説明をご本人が受けていることは必要ですが、例えば認知症などで説明を受けても記憶に留まらず、説明をご理解できない場合は必ずしも必要ではありません。
入院後に苦痛が和らぎ心身の状態も安定してお過ごしになれている方については、ご自宅での療養や療養型の施設など次の療養の場についてご相談することもあります。
緩和ケア病棟へ入院しての緩和ケアにも幾つかの形があります。①体験入院、②症状コントロール、③レスパイト(ショートステイ)、④看取りのケア、の4つに大きく分けられます。
| ① | 体験入院というのは、今は家で過ごしたいけれど、将来緩和ケア病棟を利用したい、緩和ケア病棟がどんなところか知っておきたいという方のための数日の入院です。 |
|---|---|
| ② | 家や施設で過ごしたいが痛みが強くなってきたから入院して痛みのコントロールをしてもらいたいという方のための入院です。また家や施設で過ごせるようにしたいといった症状コントロールのための短期入院もお受入れしています。 |
| ③ | レスパイト入院は、家で介護されている方々がひと休みするための入院です。一時的に患者さんにご入院していただき、必要があれば在宅サービスを整えてご退院となります。 |
| ④ | 亡くなる方とご家族のケア(死別・ご遺族のケア)。 |
がんによる痛みなどのつらい症状を和らげる事で、そのためにできなかった事ができるようになることや、がんによって身体が弱わり難しくなっていく食事や入浴など日常生活のお世話をすることも緩和ケア病棟の大切な働きだと考えています。緩和ケア病棟で亡くなられる方が安らかな最期を迎えられるだけでなく、最期のその時まで生きることを支えたいとスタッフ一同願っています。また大切な方を亡くされるご家族やご友人のつらさも和らげることが出来たらと思っています。
とは言え、ひとの持つ苦痛や苦悩は様々です。医師や看護師だけでは、それぞれが抱えられている様々な苦痛や苦悩を和らげることはなかなか難しく、そのために緩和ケアでは様々な職種やボランティアからなるチームでケアを行っています。
当緩和ケア病棟は2013年に開設した病棟で、2015年からは新たに臨床心理士、や音楽療法士を迎え少しずつ多職種チームを育てて行こうと取り組んでいます。
セラピスト:作業療法士、理学療法士、など
図2 多職種によるチームケア
一般病棟にご入院され治療をお受けになっている方の苦痛を、担当の医師や看護師さんたちと協力しながら和らげるのが緩和ケアチームの働きです。緩和ケアチームは緩和ケアに専門的に携わっている医師や看護師、臨床心理士、精神科医、薬剤師、ソーシャルワーカーなどからなるチームで、ご入院されている病棟へチームでお伺い致します。ご本人様やご家族様の希望や病棟からの依頼で訪床致します。
緩和ケアチームはがんだけでなく、痛みだけでもなく、さまざまな病のさまざまな苦痛を和らげるチームです。糖尿病や動脈閉塞・血管炎による痛みや痺れ、慢性呼吸器疾患や心不全による呼吸困難、人工呼吸器や透析の導入また差し控えの意思決定、病で先行きが見え通せない事による気持ちのつらさなどにも、ご依頼を頂きベットサイドにお伺いしています。抗がん治療をする立場から少し離れ、苦痛をできるだけ和らげて過ごすと言う立ち位置から、これからをどう過ごすか一緒に考えて行くのも緩和ケアチームの働きです。
外来での緩和ケアにも2つの形があります。 ひとつは入院相談外来でもうひとつは緩和ケア外来です。入院相談外来は、緩和ケア病棟へ申し込むための相談外来です。外来受診後、緩和ケア病棟の登録となりますが、かかりつけ医に移行するわけではありません。その後のご受診については紹介元の医療機関へ通院いただくか、もしくは訪問診療をご利用される方法もあります。主治医とご相談ください。
緩和ケア外来は、疼痛コントロールが必要な方通院していただくための外来です。主治医とご相談のご予約をお願いします。予約窓口は在宅医療・福祉相談係で承っております。
緩和ケアは苦痛を和らげたり防ぐことで患者さんやご家族の生活の質を保ち向上させる取り組みです。それは考えてみれば医療やケアの基本的な態度であり技術であると思います。いつでも、どこでも、誰でもが緩和ケアを受けたり、また提供できることが大切です。
緩和ケアは苦痛を和らげる取り組みです。それはどのような病気でも対象となりますし、病気の時期にも関わらずに提供できるべきだと考えています。だからと言って今の日本では、緩和ケア病棟へ誰もが入院できる訳ではありません。ご入院することが出来るのはがんの方に限られています。
老いやがん以外のご病気で苦しんでおられる方、ご自宅や介護施設、または療養型の病院で過ごされていて、もう少し痛みや息苦しさが和らいだらいいなと思っていらっしゃる方には、緩和ケア外来にお越し頂いて症状を和らげたり、今後について話し合ったりしています。

緩和ケア内科部長(診療科長)
なかじま ごう
| 出身大学 | 日本大学 |
|---|---|
| 卒業年次 | 平成11年 |
| 担当外来/担当診療科 | 緩和ケア内科 |
| 資格 | 日本緩和医療学会 緩和医療専門医/指導医 日本がん治療認定医機構 がん治療認定医 日本スピリチュアルケア学会 スピリチュアルケア師(認定) |

緩和ケア内科医長
こだか けいこ
| 出身大学 | 東京女子医科大学 |
|---|---|
| 卒業年次 | 昭和63年 |
| 専門 | 緩和ケア、ペインクリニック |
| 担当外来/担当診療科 | 緩和ケア内科 |
| 資格 | 日本麻酔科学会麻酔科指導医 日本緩和医療学会緩和医療指導医 日本ペインクリニック学会認定専門医 日本がん治療認定医機構がん治療認定医 日本専門医機構麻酔科専門医 日本医師会認定産業医 東京都難病指定医 |